ГНОЙНЫЕ ЗАБОЛЕВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
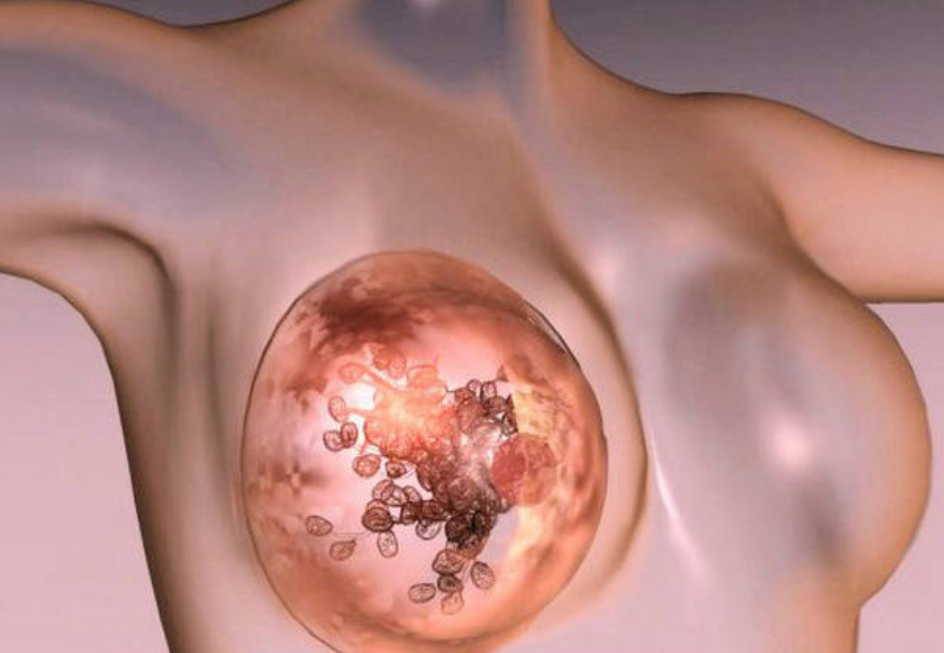
Под гнойными заболеваниями молочных желез понимают целую группу патологических состояний, связанных с развитием воспалительного процесса данной локализации. Чаще всего речь идет маститах — воспалении ткани молочной железы. В зависимости от того функционального состояния, на фоне которого развивается заболевание, выделяют лактационный и нелактационный мастит. Имея общую причину — микроб-возбудитель, эти две формы существенным образом отличаются по патогенезу, подходам к лечению, прогнозам, профилактике. Значительно реже встречаются гнойные осложнения после маммопластики. Но именно эти состояния часто отличаются тяжестью течения и крайне неблагоприятным косметическим исходом.
Лактационный мастит

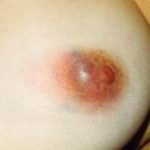
Другое название заболевания — послеродовый мастит, т.е. возникающий после родов в период лактации. Наиболее частым возбудителем заболевания является золотистый стафилококк, который обычно проникает в ткань молочной железы через трещины в соске, которые нередко возникают в процессе грудного вскармливания. При этом важнейшим моментом в развитии патологического процесса считается лактостаз — застой молока в различных отделах молочных желез. Лактостаз приводит к возникновению отека ткани железы, нарушениям микроциркуляции, что является благоприятным фоном для развития инфекции. В своем развитии воспалительный процесс в молочной железе может проходить несколько стадий, на основании которых выделяют следующие формы лактационного мастита: серозный, инфильтративный, гнойный. Первые две формы обратимы — воспалительный процесс может стихнуть на фоне консервативного лечения. Гнойный мастит требует выполнения срочной операции. Задержка с ее проведением обычно приводит к распространению патологического процесса, вовлечению в него новых участков молочной железы. В дальнейшем при подобном течении заболевания могут возникнуть серьезные проблемы, связанные с формированием дефекта и деформации молочной железы.
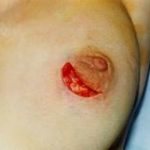
Лечение лактационного мастита зависит от его формы. При серозном и инфильтративном мастите основные задачи консервативного лечения связаны с ликвидацией лактостаза, антибактериальной терапией, улучшением микроциркуляции в ткани железы. Борьба с лактостазом является краеугольным камнем в лечении лактационного мастита. Без решения этой проблемы другие методы лечения не будут иметь необходимого эффекта. Сцеживание молочных желез обычно выполняется ручным способом, либо с помощью специальных механических вакуум-устройств. С учетом инфекционного процесса, антибактериальной терапии использовать полученное молоко для кормления ребенка нельзя. Т.е., как правило, идет речь о временном переходе на искусственное вскармливание. При положительной динамике на фоне консервативного лечения возможно возобновление грудного вскармливания через 2-3 дня после отмены антибактериальных препаратов. При возникновение проблем с ликвидацией лактостаза, рецидивирующем его течении стоит рассмотреть вопрос о медикаментозном подавлении лактации, не дожидаясь перехода воспаления в гнойно-деструктивную фазу. Диагноз гнойного лактационного мастита (помимо клинических данных большое значение имеет ультразвуковое исследование) является основанием для выполнения неотложного хирургического вмешательства. Задачи хирургического лечение: вскрытие гнойника, некрэктомия, дренирование раны. Важен вопрос о том, как быть с лактацией в послеоперационном периоде. Ее можно пытаться сохранить, обеспечив адекватное сцеживание молочных желез. Практика показывает, что здесь серьезные проблемы могут быть с прооперированной железой. Часто имеет место продолжающийся застой молока, что может способствовать прогрессированию и распространению воспалительного процесса. Поэтому зачастую при гнойном мастите вопрос о возможности и целесообразности сохранения лактации решается в сторону ее прекращения.
Профилактика лактационного мастита реализуется в двух основных направлениях:
1) Подготовка сосков к кормлению в дородовом периоде + гигиенические процедуры во время кормления
2) Борьба с лактостазом в случае его возникновения
Нелактационный мастит
Как следует из названия, воспалительный процесс в этом случае развивается в нелактирующей молочной железе. При сходстве с лактационным маститом в этиологии (бактериальная инфекция, чаще всего золотистый стафилококк) патогенез этих форм воспаления ткани молочной железы во многом различен. Наиболее частым фоном, на котором развивается нелактационный мастит, является такое распространенное в современном мире заболевание как фиброзно-кистозная мастопатия. Она может существовать многие годы, не вызывая существенных жалоб у пациенток. При присоединении инфекции (нагнаиваются кисты) все в одночасье меняется. Острый воспалительный процесс заставляет большинство пациенток незамедлительно обратиться к врачу. В диагностике заболевания помимо клинических данных (покраснение, уплотнение, боль, повышение температуры) основное значение имеют ультразвуковое исследование и пункция. Выраженность воспаления при нелактационном мастите, как правило, меньше, чем при лактационном, что нередко приводит к попыткам длительного консервативного лечения в амбулаторных условиях. Оно редко бывает достаточно эффективным. В лучшем случае воспалительный процесс из острой фазы переходит в хроническую. Нелактационный мастит также характеризуется типичной локализацией: параареолярная или субареолярная область (именно там обычно находятся наиболее крупные кисты). В некоторых случаях при гнойном нелактационном мастите нет одиночных или множественных нагноившихся крупных кист. Может формироваться достаточно больших размеров воспалительный инфильтрат, который на разрезе (в процессе операции) представляет собой пропитанные гноем соты (множественные мелкие кисты). Такая форма заболевания является более сложной для традиционной диагностики (ультразвуковое исследование выявляет инфильтративные изменения без полостей и участков абсцедирования). Лечение нелактационного мастита хирургическое. Важным моментом является удаление всех воспалительно измененных участков молочной железы (вместе с нагноившимися кистами) с обязательным морфологическим исследованием иссеченного материала. Подобный подход является очень важным в связи с тем, что иногда под маской воспалительного процесса в молочной железе развивается злокачественная опухоль — рак.
При хирургическом лечении любых форм мастита необходимо учитывать и косметические аспекты, связанные с возможным формированием послеоперационных деформаций молочных желез, грубых рубцов.
Профилактика нелактационного мастита в основном базируется на своевременной диагностике и лечении (консервативном и хирургическом) фиброзно-кистозной мастопатии.








Свежие комментарии