КТ, МРТ СОСУДОВ СЕРДЦА
Кирилл Журавлев, заведующий отделением лучевой диагностики, врач-рентгенолог ГКБ им И.В. Давыдовского о методах исследования сосудов сердца в своем отделении.
В отделении лучевой диагностики ГКБ им.И.В. Давыдовского ежегодно выполняется более 22 000 КТ и МРТ исследований различного профиля.
К сильным сторонам отделения стоит отнести большой опыт в лучевой диагностике патологии пульмонологического, хирургического и общетерапевтического профиля, включая широкий спектр онкологических заболеваний.
Особое внимание мы уделяем исследованиям сердечно-сосудистой системы в интересах неотложной кардиологии, интервенционной кардиологии и кардиохирургии, а также нейровизуализации при острых нарушениях мозгового кровообращения.
Круглосуточно в отделении выполняются КТ исследования сердца и коронарных сосудов:
КТ КОРОНАРОГРАФИЯ
позволяет подтвердить или опровергнуть наличие стенозов в коронарных артериях сердца, а также определить степень стенозирования просвета артерии. По результатам исследования решается вопрос проводить или не проводить пациенту стентирование коронарных артерий.
РАСЧЕТ КАЛЬЦИЕВОГО ИНДЕКСА
в методику КТ коронарографии входит расчет кальциевого индекса, который позволяет оценить риск наличия у пациента ишемической болезни сердца (ИБС). Расчет кальциевого индекса можно применять в качестве скринингового метода, чтобы определить риск атеросклеротического поражения коронарных артерий: при кальциевом индексе равном 0 риск наличия ИБС у пациента минимален и, как правило, КТ коронарографию можно не проводить. Наличие у пациента атипичных болей в грудной клетке, которые сомнительны в отношении стенокардии, является основным показанием для проведения КТ коронарографии.
 КТ УШКА ЛЕВОГО ПРЕДСЕРДИЯ
КТ УШКА ЛЕВОГО ПРЕДСЕРДИЯ
в отделении разработана и внедрена в практику методика КТ сердца у пациентов с нарушениями ритма сердца, которым планируется постановка кардиостимулятора или других устройств для лечения аритмий, а также радиочастотная аблация. За одно исследование можно не только оценить строение и особенности анатомии левого предсердия сердца, но также выявить тромботические массы в ушке левого предсердия. Это позволяет избежать назначение пациенту такой неприятной процедуры как чреспищеводная эхокардиография (чреспищеводнаяЭхоКГ). По запросу аритмолога для планирования миниинвазивного лечения аритмий выстраивается 3D модель левого предсердия с оценкой строения устьев легочных вен.
КТ ШУНТОГРАФИЯ
к нам регулярно обращаются пациенты после аорто-коронарного шунтирования для оценки проходимости шунтов при помощи КТ шунтографии. Кроме шунтов имеется возможность с высокой степенью достоверности оценить проходимость стентов после коронарной ангиопластики, при условии их крупного диаметра (более 3мм).
МЕТОДИКА «ТРОЙНОГО ПРОТОКОЛА»
 В отделении внедрена и активно используется методика «тройного протокола» (“triple-rule-out”),которая позволяет за одно исследование определить состояние коронарных артерий сердца, оценить просвет грудного отдела аорты (например, при аневризме или при подозрении на расслаивающую аневризму) и выявить тромбоэмболию легочной артерии.
В отделении внедрена и активно используется методика «тройного протокола» (“triple-rule-out”),которая позволяет за одно исследование определить состояние коронарных артерий сердца, оценить просвет грудного отдела аорты (например, при аневризме или при подозрении на расслаивающую аневризму) и выявить тромбоэмболию легочной артерии.
Дополнительно в отделении проводится широкий спектр КТ ангиографий с в/в контрастированием:
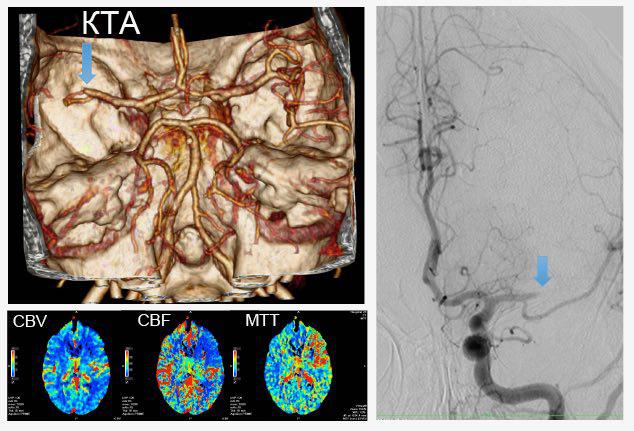
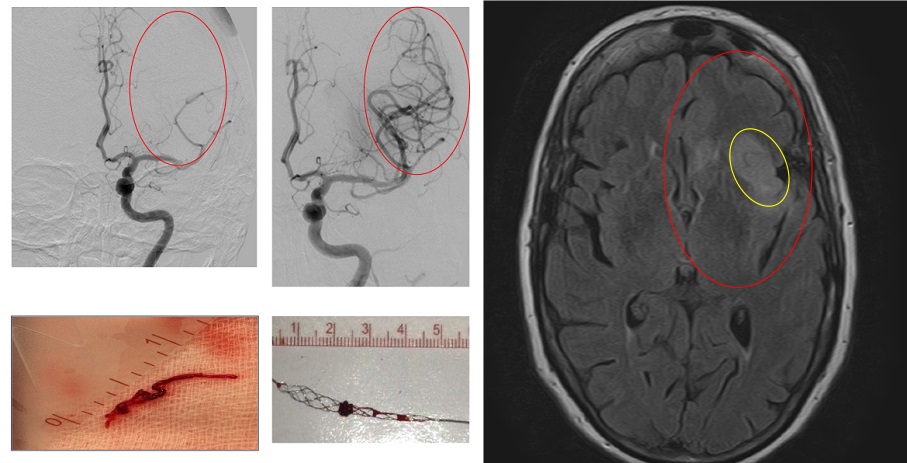
КТ ангиография артерий головы и шеи для выявления стенотического поражения артерий шеи и аневризм артерий головного мозга;
КТ артерий нижних конечностей для оценки стенозирующего атеросклероза ног;
КТ грудного и брюшного отделов аорты, КТ ангиография легочной артерии при диагностике тромбоэмболии
Все исследования КТ сердца проводятся с ЭКГ синхронизацией и болюсным в/в введением контрастного препарата на компьютерном томографе фирмы Toshiba с количеством срезов 160 и толщиной среза 0,5мм.
МРТ СЕРДЦА:
У пациентов с подозрением на миокардит или кардиомиопатию (гипертрофическая или дилатационная кардиомипатия) проводится МРТ сердца. Также МРТ сердца выполняется пациентам для выявления рубцовых изменения миокарда, что позволяет выяснить переносил ли он в прошлом инфаркт миокарда. У некоторых пациентов это можно выяснить только с использованием МРТ сердца, что позволяет выявить характерные рубцовые изменения. У пациентов с нарушениями ритма МРТ сердца позволяет выявить такие причины аритмий как аритмогенная дисплазия правого желудочка, рубцовые изменения после миокардитов, системные заболевания (амилоидоз, саркоидоз).
МРТ проводится на томографе фирмы Toshiba 1,5 Т
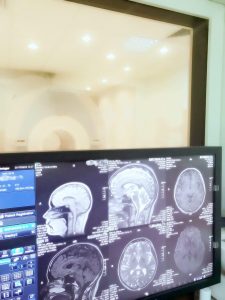
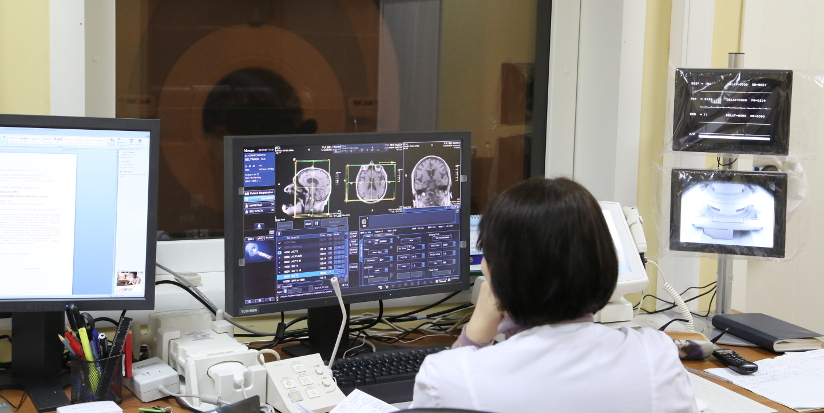
РАСШИФРОВКА СНИМКОВ:
Кирилл Николаевич Журавлев, заведующий отделением лучевой диагностики, врач-рентгенолог ГКБ им И.В. Давыдовского
 Закончил в 2005г. ММА им. И.М. Сеченова с отличием. Член Европейского общества радиологов (European society of radiology, ESR), член Европейского общества онкологической визуализации (European society of oncologic imaging, ESOI), член Европейского общества гибридной медицинской визуализации (European society for hybrid medical imaging, ESHI), член Российского общества рентгенологов и радиологов (РОРР). Участник международной школы в Вене «Introduction to Hybrid Imaging in Oncology» в 2016г., участник Первого международного семинара по радиологии в Праге (1st Prague European Tutorial of Radiology) в 2012г. Участник многочисленных конференций по лучевой диагностике в России.
Закончил в 2005г. ММА им. И.М. Сеченова с отличием. Член Европейского общества радиологов (European society of radiology, ESR), член Европейского общества онкологической визуализации (European society of oncologic imaging, ESOI), член Европейского общества гибридной медицинской визуализации (European society for hybrid medical imaging, ESHI), член Российского общества рентгенологов и радиологов (РОРР). Участник международной школы в Вене «Introduction to Hybrid Imaging in Oncology» в 2016г., участник Первого международного семинара по радиологии в Праге (1st Prague European Tutorial of Radiology) в 2012г. Участник многочисленных конференций по лучевой диагностике в России.














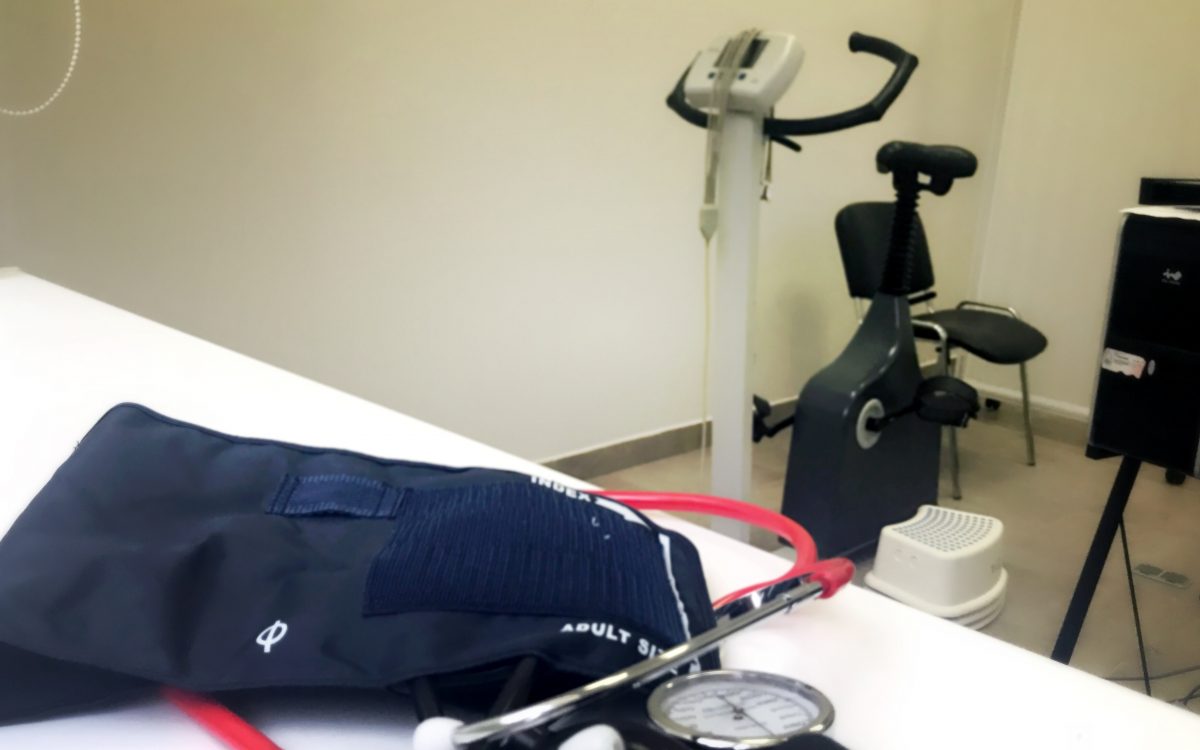
 Неинвазивный метод FMD предполагает нагрузочный тест сосуда (аналог стресс-теста). Последовательность выполнения теста состоит из следующих шагов: измерение исходного диаметра артерии, пережатие плечевой артерии на 5-7 минут и повторное измерение диаметра артерии после снятия зажима.
Неинвазивный метод FMD предполагает нагрузочный тест сосуда (аналог стресс-теста). Последовательность выполнения теста состоит из следующих шагов: измерение исходного диаметра артерии, пережатие плечевой артерии на 5-7 минут и повторное измерение диаметра артерии после снятия зажима.


 Для того чтобы правильно попадать в нужную мышцу, в нашем отделении применяются 2 основных метода контроля инъекций- электростимуляция, ультразвуковое исследование мышц.
Для того чтобы правильно попадать в нужную мышцу, в нашем отделении применяются 2 основных метода контроля инъекций- электростимуляция, ультразвуковое исследование мышц.
Свежие комментарии