Лазерные методы лечения варикоза имеют меньше последствий, чем традиционные хирургические
Варикозная болезнь – очень частое явление. О том, как понять тревожные симптомы, а также о том, как бороться с развитием варикозного расширения вен рассказал Юрий Бусырев, заместитель главного врача ГКБ им. И.В. Давыдовского по хирургии, кандидат медицинских наук, врач-хирург высшей категории.
Насколько часто сегодня встречается варикозная болезнь у пациентов? Насколько это распространенная проблема?
Варикозная болезнь очень распространена у людей, и начала она развиваться в связи с тем, что человек стал ходить вертикально. Земная гравитация давит на нижние конечности, и чем выше человек, тем заметнее это давление. Средний уровень давления, приходящийся на вены, расположенные в области лодыжек, составляет более 90 мм ртутного столба. Для сравнения: когда человек лежит, давление всего лишь 40 мм. Соответственно, мы все имеем предрасположенность к варикозному расширению вен. Более 2/3 людей в возрасте 60 лет и старше страдают этой болезнью. В молодом возрасте эта болезнь встречается значительно реже, менее чем у 7% людей.
Варикозная болезнь имеет свои стадии и степени: в каких-то случаях не требуется никакого лечения, в каких-то — подойдет медикаментозная терапия, иногда требуются дополнительные методы коррекции, например, ношение эластичного компрессионного белья, колготок и т.д. Запущенные формы мы встречаем примерно в 11-12% случаев обращений от пожилого населения – и это достаточно много. На запущенных стадиях появляются хронические отёки, признаки хронической венозной недостаточности, постоянные боли, появление пигментации на кожных покровах, дерматитов, экзем и в дальнейшем, если не прибегнуть к лечению, трофических язв.
Как понять, что уже пора идти к врачу – в случае с варикозной болезнью?
Выделяют симптомные и асимптомные формы. К сожалению, у 2/3 людей болезнь протекает бессимптомно. Большинство обращают внимание на свое состояние, когда появляются первые варикозные «узоры». 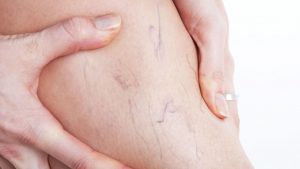 Это действительно тревожный знак, заметив который нужно идти к врачу. Бывает и так, что внешних признаков нет, но есть другие жалобы – на дискомфорт в ногах. В этом случае тоже стоит обратиться к врачу.
Это действительно тревожный знак, заметив который нужно идти к врачу. Бывает и так, что внешних признаков нет, но есть другие жалобы – на дискомфорт в ногах. В этом случае тоже стоит обратиться к врачу.
Что это за жалобы?
Первым признаком варикоза является так называемый синдром беспокойных ног. Появляется усталость, какие-то непонятные, нелокализованные тянущие боли в мышцах, чаще всего – в икроножных. Человек не знает, куда деть ноги, он всё время их переставляет, пытается встать, лечь, ему некомфортно. Он не может порой это объяснить. Умногих таких пациентов мы находим изменения в венах. Но решать, нужно ли что-то делать, конечно, должен специалист – врач-флеболог.
Сейчас есть способы, технологии, которые позволяют данную проблему устранить?
Какие же современные методы лечения существуют?
Существует четыре группы методов лечения варикозной болезни. Первая группа – консервативные методы. Цель консервативных мероприятий – уменьшить симптоматику и замедлить прогрессирование болезни. Добиться стойкой ремиссии, кардинально улучшить состояние они не могут. Вторая группа – традиционные хирургические методы, когда выполняется удаление большой или малой подкожной вены. Причём технология эволюционировала от традиционных разрезов до минифлебоэктомии – когда через маленькие проколы удаляется вена и варикозные узлы, и, таким образом, устраняется проблема. Третья группа методов связана с воздействием на вену, как правило, со стороны её просвета, различными вариантами энергии. Чаще всего применяется эндолазерная коагуляция либо радиочастотная термоабляция. Это разные виды энергии: одна – световая, другая – радиочастотная. Но суть и принцип один: вызывается выжигание внутренней оболочки вены, в результате чего вена спадается, слипается, и по ней кровоток прекращается. Она как бы превращается в тоненький тяжик, но при этом не удаляется. Для того, чтобы сделать эту процедуру, достаточно просто пунктировать иглой, через которую можно провести электрод, и облучить изнутри эту вену под контролем ультразвука. Мы её облучаем, через несколько дней наступает полное слипание вены, её облитерация.
Это безопасно для здоровья?
Да. На сегодняшний день данная процедура выполняется в амбулаторных центрах, она стала самым распространённым методом минимального инвазивного лечения варикозной болезни. И последняя группа методов – склеротерапия. Склеротерапия – введение вещества через прокол вены, которое вызывает выжигание эндотелия, то есть внутренней оболочки вены и её слипание. Но склеротерапия имеет более строгие противопоказания, иногда требуются дополнительные контролирующие методы вплоть до ангиографии, то есть процесс нужно проводить под контролем рентгена. Поэтому склеротерапия для облитерации крупных вен применяется только в больших больницах, где есть соответствующее оборудование и специалисты. В целом же она идёт как вариант дополнительной амбулаторной терапии к облитерации вен. Допустим, делается лазерная абляция вены, вена запустевает, а мелкие оставшиеся притоки добирают пункционным проколом через кожу и введением склерозанта в просвет вены. В ГКБ им. И.В. Давыдовского используются все обозначенные варианты лечения варикозной болезни, высококвалифицированные флебологи помогут подобрать правильную методику.
За сколько процедур можно подлечить все вены? За одну можно?
За один раз можно пролечить только при хирургическом варианте. При лазерной абляции или радиочастотной абляции первым этапом делается облитерация основного ствола вены, по которому идёт отток. После этого через какое-то время – обычно месяц-полтора-два – смотрят ситуацию.Большинство притоков запустеет самостоятельно. Тогда не потребуется ничего больше. Если же они не запустевают, тогда потребуется дополнительное вмешательство — либо минифлебоэктомия, либо склеротерапия. Одно другое дополняет. Флеболог занимается тем, что он выбирает оптимальный метод лечения или несколько методов лечения, применяемые у данного пациента, и их последовательность.
Как долго длится лазерная процедура?
Лазерная абляция выполняется в течение 30-40-50 минут в опытных руках.Как правило, она выполняется или под местной анестезией, то есть вокруг вены паравазально вводится обезболивающий препарат, потому что манипуляция иногда бывает болезненной, либо с применением небольшой седации, небольшого внутривенного наркоза. Под контролем ультразвука вводится электрод, ультразвук контролирует его положение, и специальный аппарат вытягивает этот проводник из вены с нужной скоростью, а в это время происходит излучение, дозированное излучение – нужно не прожечь вену насквозь, нужно вызвать только её поверхностный ожог, чтобы она спалась. Все четко рассчитывается специалистом, и вытаскивая проводник, мы получаем лазерное воздействие на просвет вены, вена запустевает через 2-3 дня.
Может человек сразу встать и пойти?
Да, через 2 часа можно идти, важно – в компрессионном белье, потому что вена должна быть спавшейся после процедуры в течение недели.
После лазерной процедуры можно заниматься спортом, ходить долго?
Можно всем заниматься. Как только вена запустеет, можно жить обычной жизнью.
Почему лазерный метод лечения варикозной болезни считается наиболее комфортным и эффективным?
Технология эндовазальной коагуляции не предполагает удаление вены, то есть нет разрезов, нет стриппинга, нет выдирания вены из подкожной клетчатки. Соответственно, не обрываются мелкие нервы, кожные веточки, нет разрезов, нет лимфорреи, нет отёка, связанного именно с хирургической манипуляцией.
Что значит «проста»?
Проста в исполнении. Пунктируется вена, и под контролем ультразвука контролируется нахождение электрода. Аппарат его вытягивает. Технология проста, безопасна, поэтому она может делаться амбулаторно и безболезненно – что самое главное для пациента.
Это на всю жизнь?
На всю жизнь. Реканализация уже невозможна.



Свежие комментарии