МУЛЬТИДИСЦИПЛИНАРНЫЙ ПОДХОД К ПРОБЛЕМЕ ДЕКАНЮЛЯЦИИ (УДАЛЕНИЕ ТРАХЕОСТОМИЧЕСКОЙ ТРУБКИ) ПАЦИЕНТОВ С ОСТРЫМ ИНСУЛЬТОМ
Наложение трахеостомы – одна из проблем, препятствующая восстановлению функции глотания у пациентов, перенесших инсульт.
Трахеостомия – хирургическая операция, которая проводится в отделении реанимации и интенсивной терапии пациентам с длительной дыхательной недостаточностью, состоянии малого сознания, нарушениях защитных рефлексов дыхательных путей, при тяжелых органных осложнениях, связанных с основным заболеванием. Все участники междисциплинарной реабилитационной команды начинают работать с этой категорией пациентов в отделении реанимации и интенсивной терапии сразу при стабилизации состояния. Слаженная совместная работа всех специалистов по восстановлению нарушенных функций дыхания, глотания, понимания речи, движений, внимания значительно ускоряет процесс снятия трахеостомы пациента. Решение о проведении деканюлизации пациентов, перенесших острый инсульт, принимают совместно реаниматолог, отоларинголог, врач функциональной диагностики, логопед, невролог, диетолог и др.
Чтобы удалить трахеостому, пациент должен самостоятельно дышать, у него должны отсутствовать инфекции дыхательных путей, появиться произвольное глотание без риска аспирации. На сегодня существует множество протоколов, позволяющие оценить восстановление и работу этих функций. Для объективной оценки анатомического состояния дыхательных путей используется бронхоскопия, спирометрия, пиковая скорость кашля, измерение дневной и ночной концентрации CO2, сатурометрия, рентгенограмма грудной клетки. Также используется тест водного раствора метиленового синего, тест с закрытым наружным отверстием трахеостомической трубки и динамическое наблюдение за состоянием пациента в течение суток со сдутой манжеткой. По итогам обследований принимается решение о продолжении реабилитации или снятии трахеостомы. Наш опыт междисциплинарной работы с пациентами с острым инсультом и трахеостомией показал, что объективная оценка, постановка адекватных реабилитационных целей слаженная работа всей команды медицинского персонала позволяет сократить сроки реабилитации и ускорить принятие положительного решения о деканюляции, тем самым повышая качество жизни пациента и вселяя уверенность в успешность нейрореабилитации в целом.

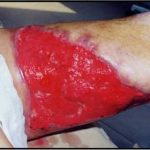
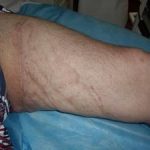
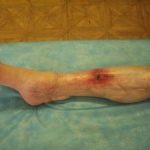
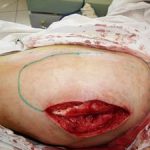
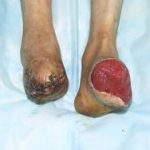
 Рис.1. Контактный остеомиелит лучевой кости у пациента оперированного по поводу запущенной флегмоны предплечья. В ране определяется лишенный надкостницы нежизнеспособный участок (серого цвета) диафиза лучевой кости.
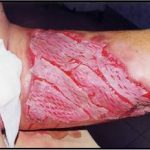
Рис.1. Контактный остеомиелит лучевой кости у пациента оперированного по поводу запущенной флегмоны предплечья. В ране определяется лишенный надкостницы нежизнеспособный участок (серого цвета) диафиза лучевой кости. Рис. 2. Контактный остеомиелит лицевого скелета у пациентки, перенесшей тяжелую анаэробную инфекцию лица одонтогенного происхождения (старое название — нома).
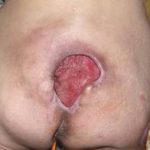
Рис. 2. Контактный остеомиелит лицевого скелета у пациентки, перенесшей тяжелую анаэробную инфекцию лица одонтогенного происхождения (старое название — нома).


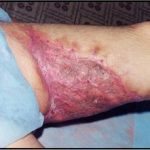
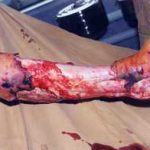
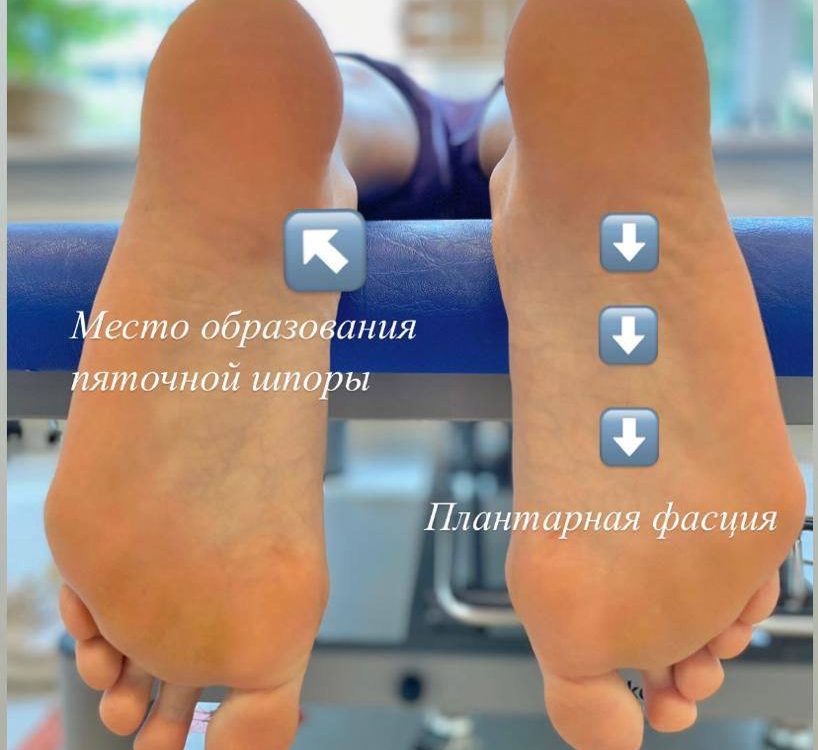
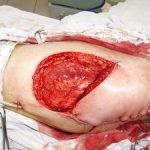
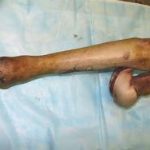
 Рис. 3. Дефект большеберцовой кости 12 см после ее сегментарной резекции по поводу посттравматического остеомиелита, несросшегося перелома. С целью стабилизации фрагментов и проведения дистракционно-компрессионного остеосинтеза наложен аппарат Илизарова. Для формирования дистракционного регенерата в проксимальном отделе кости выполнена поперечная остеотомия.
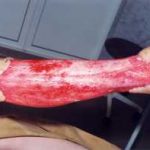
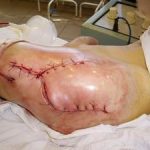
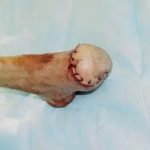
Рис. 3. Дефект большеберцовой кости 12 см после ее сегментарной резекции по поводу посттравматического остеомиелита, несросшегося перелома. С целью стабилизации фрагментов и проведения дистракционно-компрессионного остеосинтеза наложен аппарат Илизарова. Для формирования дистракционного регенерата в проксимальном отделе кости выполнена поперечная остеотомия. Рис. 4. В течение 4-х месяцев за счет постепенной дистракции сформирован костный регенерат необходимой длины. Дефект кости замещен. В подобном положении необходимо дождаться «созревания» дистракционного регенерата, который в настоящий момент еще не имеет достаточной минерализации, и консолидации «стыкованных» костных фрагментов в области диафиза.
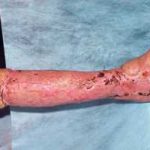
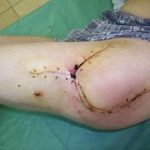
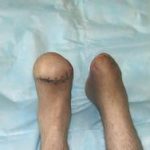
Рис. 4. В течение 4-х месяцев за счет постепенной дистракции сформирован костный регенерат необходимой длины. Дефект кости замещен. В подобном положении необходимо дождаться «созревания» дистракционного регенерата, который в настоящий момент еще не имеет достаточной минерализации, и консолидации «стыкованных» костных фрагментов в области диафиза. Рис. 5. Рентгенограмма через 4 месяца. Дистракционный регенерат приобрел костную плотность. Отмечается образование костной мозоли между стыкованными фрагментами. Аппарат может быть демонтирован. Восстановлена длина и опороспособность конечности.
Рис. 5. Рентгенограмма через 4 месяца. Дистракционный регенерат приобрел костную плотность. Отмечается образование костной мозоли между стыкованными фрагментами. Аппарат может быть демонтирован. Восстановлена длина и опороспособность конечности.



Свежие комментарии